病態
一般的に脳動脈瘤は脳主幹動脈と呼ばれる太い血管の分岐部に発生します。
脳底部のWillis動脈輪と呼ばれる、両側の内頚動脈と後大脳動脈が合流しループを形成する場所の血管分岐部に発生することがほとんどです。
Willis動脈輪の周囲には脳を覆うくも膜が特に肥厚して発達しています。
くも膜の下には脳を栄養する脳脊髄液が貯留しており脳底槽と呼ばれる広大なくも膜下腔を形成しています。
脳動脈瘤が破裂した場合このくも膜下腔に血液が充満して、くも膜下出血となります。
脳ドックと未破裂脳動脈瘤
近年、検査技術の発達にともない脳血管検査が簡単に行えるようになりました。脳ドックや些細な症状をきっかけに脳血管検査を行い発見されるケースが増えています。
脳動脈瘤の画像診断:3DCTA

大型の右傍前床突起部内頚動脈瘤の3DCTA画像
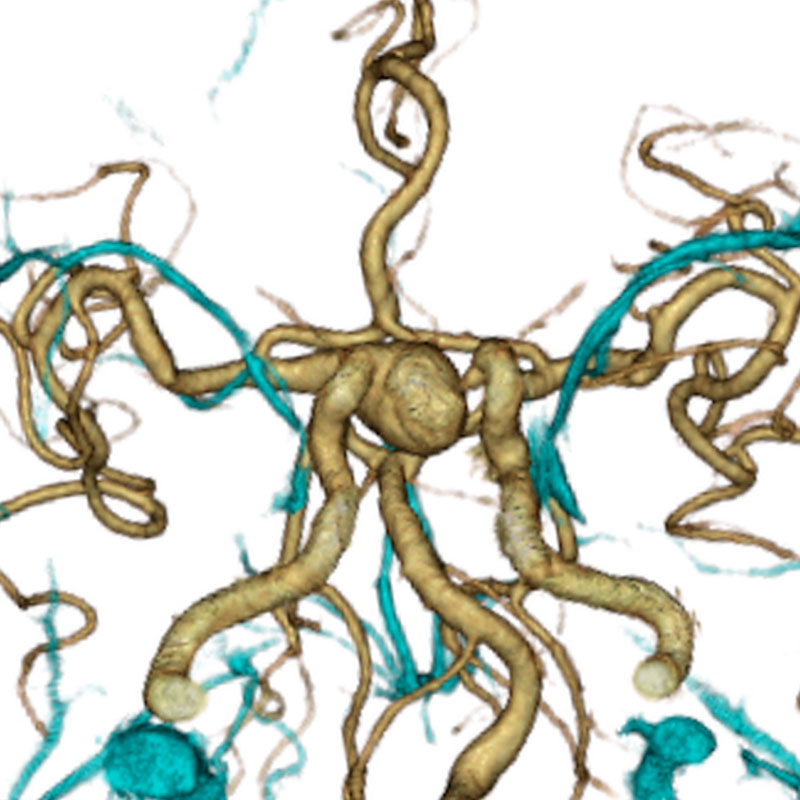
静脈相の重ね合わせ

頭蓋骨を重ね合わせた手術のシミュレーション画像
脳動脈瘤の診断に対する脳血管撮影(カテーテル検査)の役割
かつては脳血管検査のスタンダードだったが、CT装置の高性能化(空間分解能・時間分解能の向上)により、3DCTAに取って代わられつつある。
3DCTAでは動脈相・静脈相・頭蓋骨の情報が極めて短時間の撮像で得られる。脳血管撮影と違いカテーテルを必要とせず、患者様への負担も少ない。
ワークステーションを用いて重畳画像から手術のシミュレーション画像が容易に得られ、脳血管撮影よりも低侵襲かつ情報量に勝る。
今日では脳血管撮影はカテーテル治療を前提とした精密検査、血行動態の評価が不可欠な病態(脳動静脈奇形・一部の脳腫瘍)の評価に限定される。
自然歴・病態
脳動脈瘤の発見率は約100人に1人といわれています。
若干の遺伝性があり、血縁者の方で同じように脳動脈瘤を指摘された方がいる場合や、くも膜下出血を起こした方がいる場合は、ご自身も保有している確率が上述の1/100よりも大きくなります。
脳動脈瘤自体は存在しても患者様に対して何らかの影響を与えることはなく、自覚症状もありません。破裂せずに一生経過する場合もあります。
動脈瘤が破裂する確率は年間約1%弱といわれており動脈瘤の性状や個体側の要因により破裂のリスクが異なることが指摘されています。
具体的には動脈瘤の形状や大きさ・多発性・破裂の既往など他にもいくつかの危険因子が知られています。
しかし、ひとたび破裂をすると出血にともなう脳障害により、最重症の方は破裂した瞬間に即死に近い状態で亡くなってしまいます。
また、死亡には至らなくても何らかの後遺障害(四肢の麻痺や意識障害)を残した状態での生存を余儀なくされます。
くも膜下出血にともなう死亡率は約50%、後遺症を残した状態での生存が約20%、後遺症なく社会復帰するのは約30%と言われています。
予防的治療
したがって未破裂脳動脈瘤が見つかった場合、上述の自然歴・病態をご理解頂いた上で、破裂予防の目的で患者様が治療を希望された場合に治療を行います。