もやもや病とは
もやもや病は、内頚動脈終末部や中大脳動脈起始部が進行性に狭窄していく、原因不明の疾患です。狭窄部の名称から「ウィリス動脈輪閉塞症」とも呼ばれています。
1950年代に日本で発見、命名された病気で、日本人をはじめとする東アジア人に特に多いことが知られています。
国内では人口10万人に対して6人程度、全国で15000人ほどが診断されていますが、無症候で気づかれずにいる場合もあり、脳ドックなどで偶然発見されるケースも増えており、潜在的にはさらに多くの患者さんがいると考えられます。
「極めて珍しい病気」という訳ではありませんが、原因や病態が不明な点から、厚生労働省の「難病指定」疾患とされています。
(保健所など各地の公的役所を通し難病認定を受けると医療費をはじめとした補助がありますので、厚生労働省のウェブサイトを御参照ください)
原因不明であることと、治療法や対処法があることとは、全く別問題であることに注意が必要です。
「もやもや病そのものは原因不明で治療法もないが、医学的に証明された明らかな対処法がある」というのが正確な表現です。
また、「もやもや病は、脳の異常ではなく血管の異常であり、血管に異常があっても将来にわたり脳の機能が維持されればよい」というのが治療を担当する脳神経外科での基本的な考え方です。
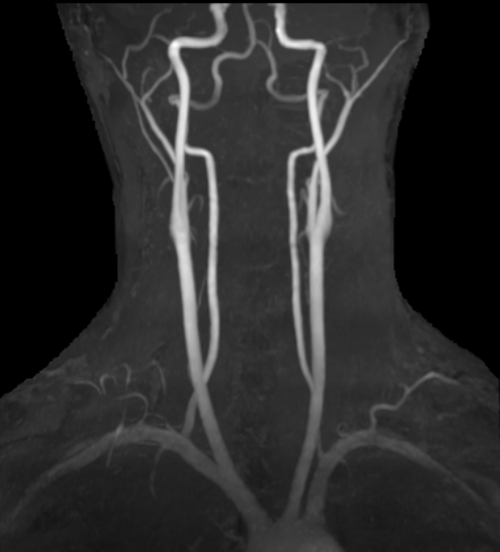
頚部血管MRA画像
正常な頚部血管のMRA画像
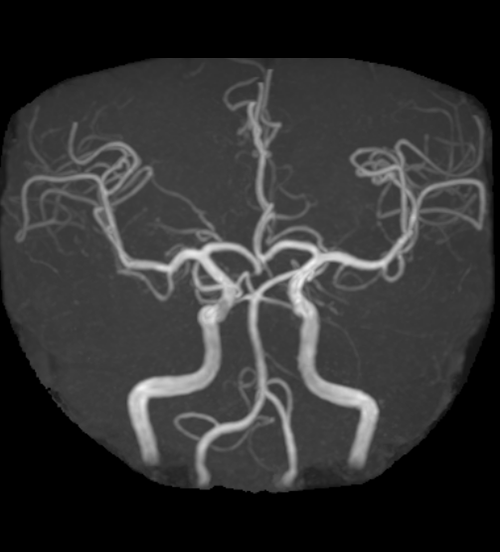
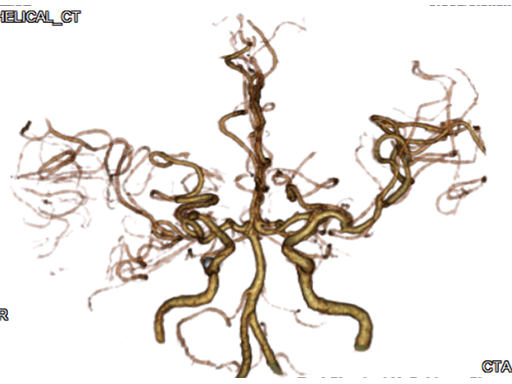
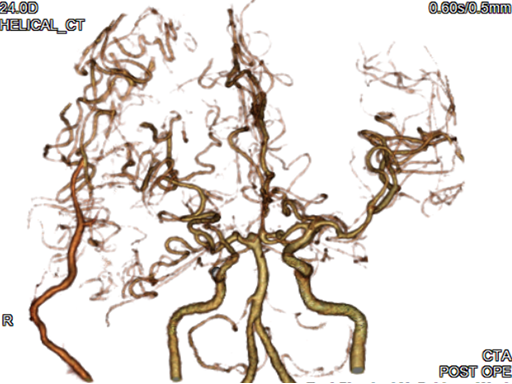
頭部血管MRA画像
正常な頭部血管のMRA画像
もやもや病の病態
まず、脳へ向かう動脈を御理解頂く必要があります。
ヒトでは脳へ向かう動脈は、左右2本ずつ、4本あります。
すなわち左右各々の「内頚動脈」「椎骨動脈」です。
このうち内頚動脈は、いわゆる『頚動脈』から分岐します。
椎骨動脈はその名の通り、背骨の中を通るので外から触れることはできません。
『頚動脈』は、心臓から脳へ向かう非常に太い血管で、頚部で脈をふれることができます。正式には「総頸動脈」と言い、「総頸動脈」は顎のいわゆる『エラ』の下で、「内頚動脈」「外頚動脈」の2本に分かれます。
大ざっぱに、「内頚動脈」は脳へ、「外頚動脈」は脳以外、つまり、つまり頭皮、頭部の筋肉、頭蓋骨、そして「硬膜」に代表される脳を包む膜へ向かいます。
通常、ごくわずかな部位を除き、一度分かれた「内頚動脈」「外頚動脈」が再び合流することはありません。
現在の医学で一般的な仮説は概ね次のようなものです。
もやもや病では、この「内頚動脈」が徐々に細くなり、最終的には消失します。その結果脳への血流が不足し、それを補うべく、新しい血管が作られます。この時血液の供給源として「脳が頼る」血管は、「外頚動脈」と「椎骨動脈」であり、新しい血管はそれらの末端から作られます。その際、新しい血管を作る、と言っても、元々あったような大きな血管が生える訳ではなく、毛細血管のような非常に細く弱々しい、「いい加減で適当な」血管が生えてきます。
この「いい加減な血管」が、カテーテル検査をするとあまりに細く「もやもや」として写るため、「もやもや病」と命名され、こうした血管は「もやもや血管」と呼ばれるようになりました。
このように、もやもや病の本態は、脳血流の供給源が「内頚動脈」から、その他の血管、特に「外頚動脈」へ、少しずつ移行していく病気である、との考え方が現時点で最も支持されています。患者さんが気づかないうちに内頚動脈が完全に閉塞しても、もやもや血管などを介して、外頚動脈や椎骨動脈から、脳が十分な血流を受け取れるようになり、脳血流供給源の変更が無事に「完遂」された状態で診断されることもあります。
しかし多くの場合、「内頚動脈」から「外頚動脈」への移行過程でのトラブルが問題となります。具体的に生命、生活に直接影響する大きなトラブルとしては、脳梗塞と脳出血があります。
まず、「内頚動脈から外頚動脈への移行」が追い付かない場合には、脳血流が不足し、脳梗塞が起こります。一方、即席の「もやもや血管」自体が、壁構造などが脆弱で「いい加減な血管」であるがゆえ、破綻により脳出血が起こります。また一部の血管に、元々の設計以上の血流の負担がかかることで動脈瘤が発生し、その破裂によりくも膜下出血が起こります。
いずれも、時に致命的な転帰となり得ます。また、一見無事に移行が完遂しているように見えても、著しく脳機能が低下し、時に「性格・人格が変わる」など、社会生活に支障が出ていることがあります。統計上、小児、若年では、脳梗塞を発症することが多く、成人では脳出血を起こすことが多いとされていますが、その逆も起こりえます。
出血や梗塞を起こさない場合でも、小児発症の場合は、知能や発達に障害が出ること、成人では認知症のような症状を呈することがあります。脳機能に問題がなくても頻繁な頭痛に悩まされるという例もあります。
不明な点が多い病気で、上述の「何かが起こる確率」の、具体的なデータはほとんどありません。
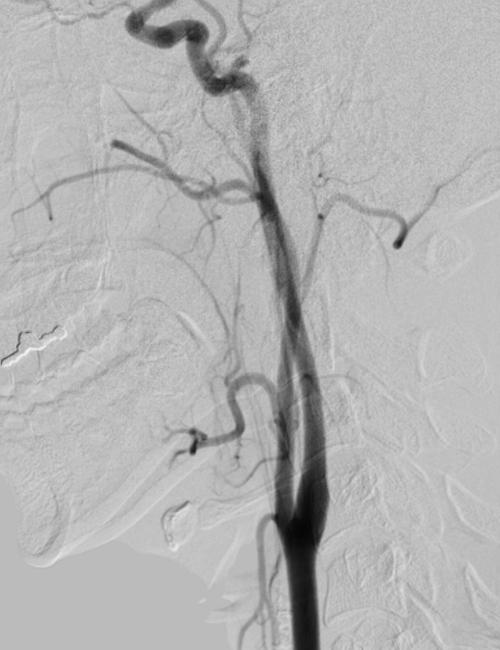
頚部血管造影 側面像
正常な頚部血管の血管撮影画像
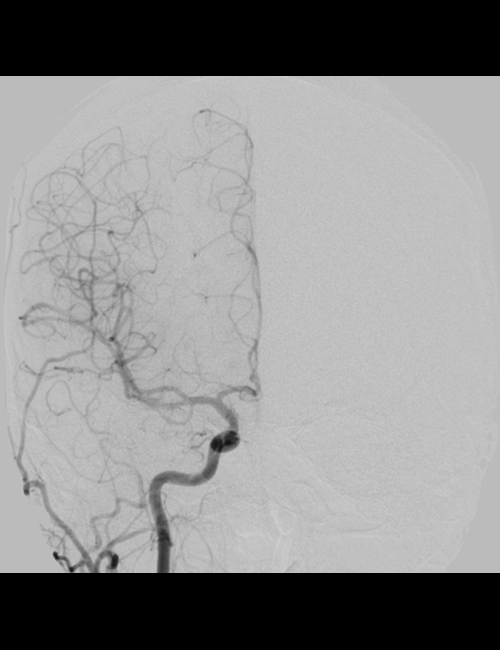
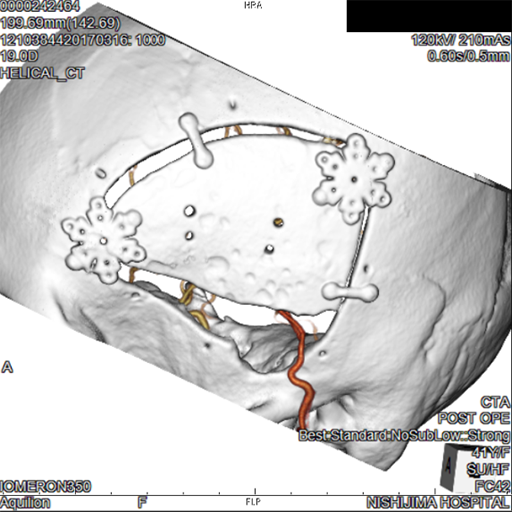
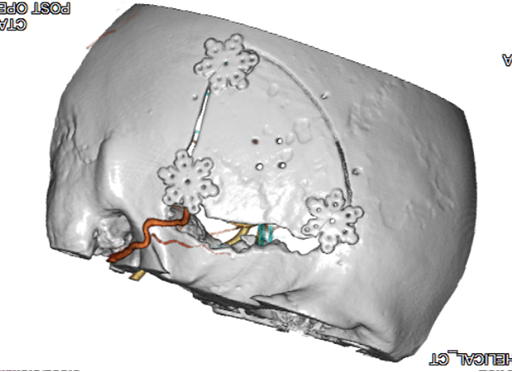
頭部血管造影 正面像
正常な頭部血管の血管造影画像
治療法はないが対処法はある
原因不明の病気であり、病気の進行を止めたり、元通りにすることは残念ながら不可能です。しかし、あくまで「血管」の病気であり、「脳そのもの」の病気ではないことはよく理解しておく必要があります。
血管がどうであれ、脳の機能が保たれていれば生活に何ら影響はありません。もやもや病が発見された日本では、世界を圧倒的にリードする治療の研究が続けられており、それぞれの治療に対する科学的根拠も年々蓄積されています。「原因不明だが対処法は確立されつつある」と言っても過言ではありません。
上述のように、もやもや病では脳血流の供給源が「内頚動脈」から「外頚動脈」へ徐々に移行し、その過程でトラブルが起こるとされています。
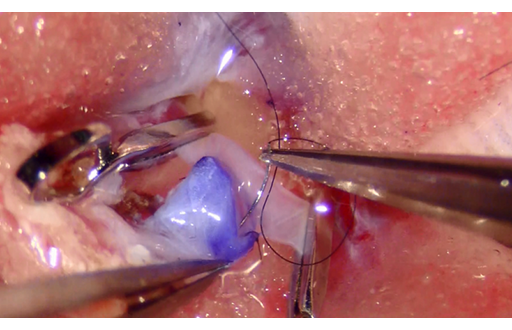
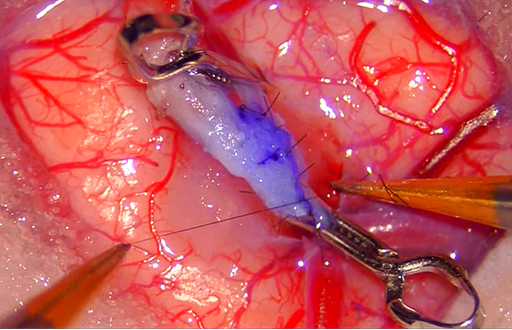
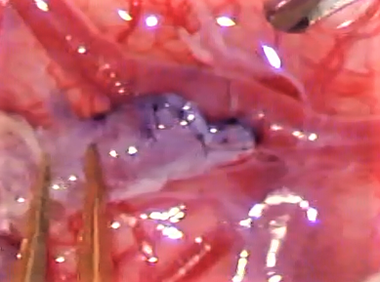
対処法は大胆ながら極めてシンプルで、手術により、その「移行」を一気に完成させてしまうということです。そうすれば長年かかる「移行過程」でのトラブルが起きないはず、という発想です。少なくとも、脳が血流不足になる事態は避けられるはず、という発想です。これは「血行再建術」と言われ、具体的には、外頚動脈の血流を、人為的に内頚動脈へ送り込む「バイパス術」という手術です。
バイパス術は大きく分けて「直接バイパス」「間接バイパス」に大別されます。直接バイパスは、外頚動脈の枝分かれした末梢の動脈を、脳の血管に直接つなぎ合わせる技法です。間接バイパスは脳の表面に外頚動脈の枝を多く含む筋肉などの組織を直接張り付け、頭蓋骨という障害物を超えて、脳への血流供給源の「交代」を強力に促します。実際は両者を併用することが多いです。
現在は、脳梗塞・脳出血を防ぎ、脳機能を維持・改善させる点では、このバイパス手術のみが唯一医学的に効果が証明されています。
手術以外に、慣例で「抗血小板薬」を処方するケースが多いものの、内服を始め、その他の治療法も各種研究がありますが、実際にはまだ効果は証明されておらず、「やらないよりはいいのではないか」程度の域を超えていません。
またカテーテルによる「血管内治療」は無効であることが証明されています。
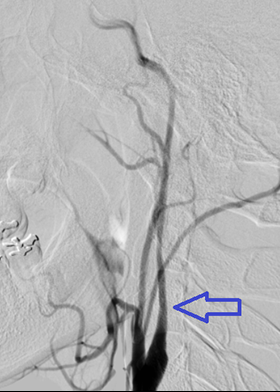
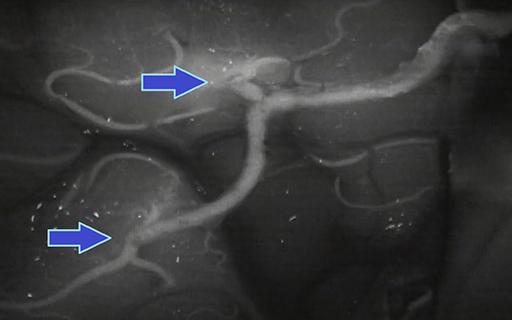
頚部血管造影 側面像
矢印:狭窄した内頚動脈
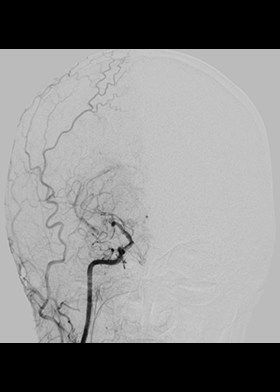
頭部血管造影 正面像
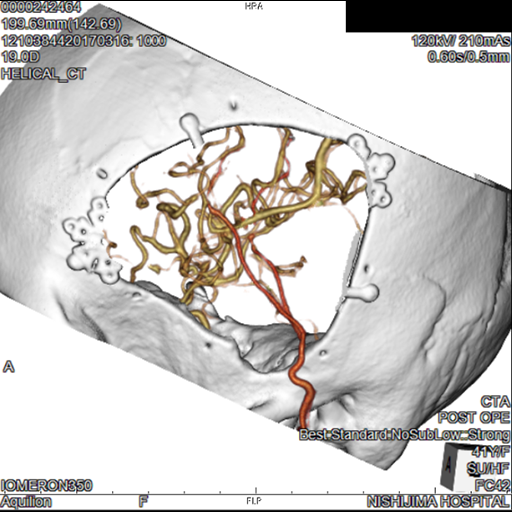
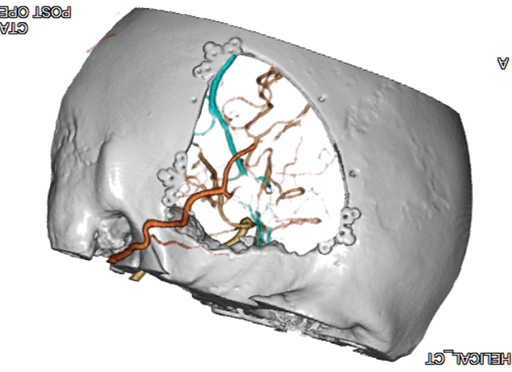
もやもや病の血管造影画像
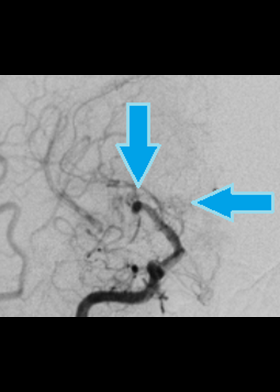
中央拡大
縦矢印:血管の途絶
横矢印:もやもや血管の増生
バイパス手術の医学的根拠
症候性(=過去に一度でも何らかの症状が出たことがある場合)については、バイパス手術の有効性が確立しています。
特に、
・脳梗塞予防
・長期的な日常生活動作(ADL)の維持
・長期的な高次脳機能(認知機能)の維持
に対しては、以前からバイパス手術の有効性が示されています。
手術自体が、脳血流の不足を一挙に解決するという点からも、自然な結論と思われます。
さらに近年では
・脳出血予防
についても、有効性が示されています(『JAM trial』)。
脳血流不足を解消することで、「いい加減で弱々しい」もやもや血管が不要になり、出血原としてのもやもや血管が消失していくという理屈です。
現在は、バイパス手術が、無症候性(=一度も症状が出たことがなく、偶然もやもや病と診断された)のもやもや病に対して有効か(『AMORE study』)、
バイパス手術で成人でも知能が改善するか(『COSMO japan』)、といったテーマでの大規模な臨床研究が進行中です。
バイパス手術における予想可能なリスク
手術を行った場合、わずか1日で、脳血流は劇的に変化します。それが手術の目的でもあり、リスクでもあります。
実際は、術後に血液供給源の変化に脳が対応するまで、直接バイパスは術後数時間から2週間程度、間接バイパスは数か月から年単位かかることがあるとされています。血流を変化させること自体がそもそもの目的ですが、脳血流変化があまりに激しい場合、逆に脳梗塞、脳出血を誘発することがあり得ます。
また、他に治療手段がないとはいえ、バイパス手術後の経過が順調であっても、脳梗塞、脳出血の発生率がゼロになる訳ではありません。全身麻酔下で開頭手術を行うこと自体のリスクは存在します。
ただし、こうしたリスクははじめから想定されることであり、先に挙げた「医学的根拠」は、そうしたトラブルの発生率を差し引いても、自然経過(手術をしないで経過観察)よりも、脳障害予防に有効であるとしています。