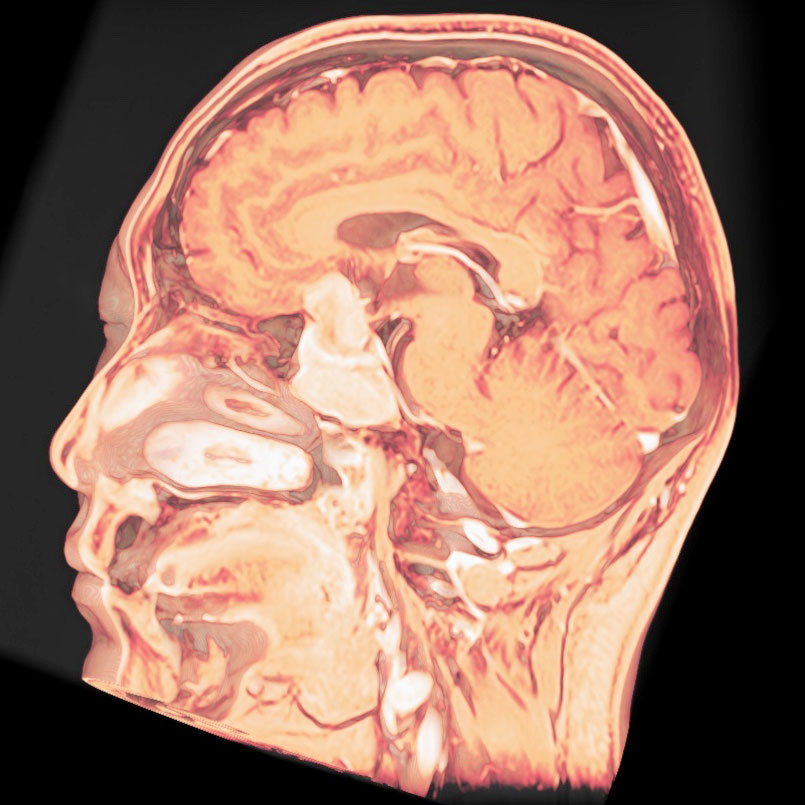
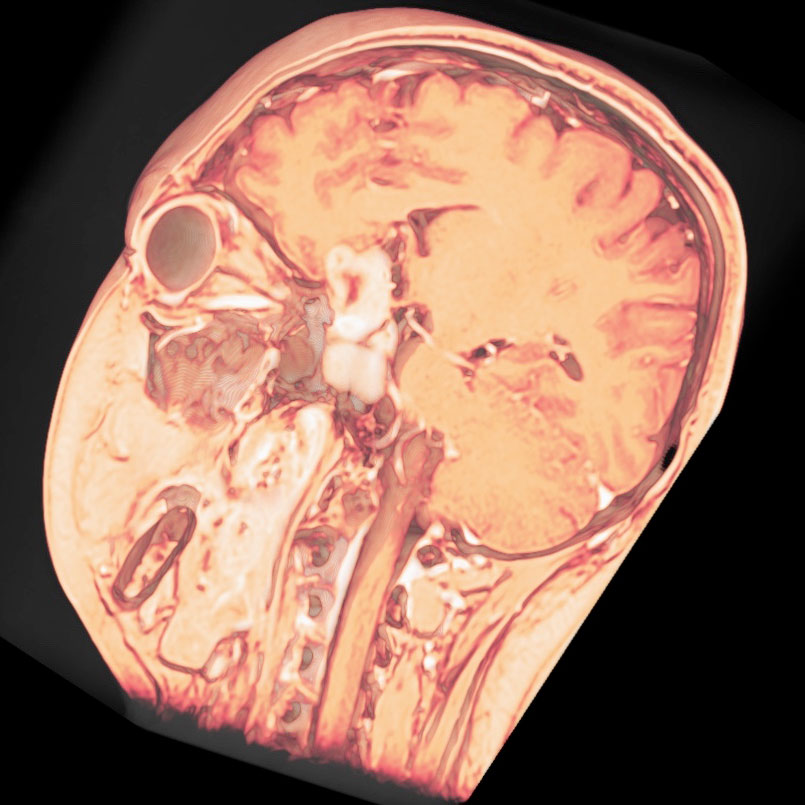
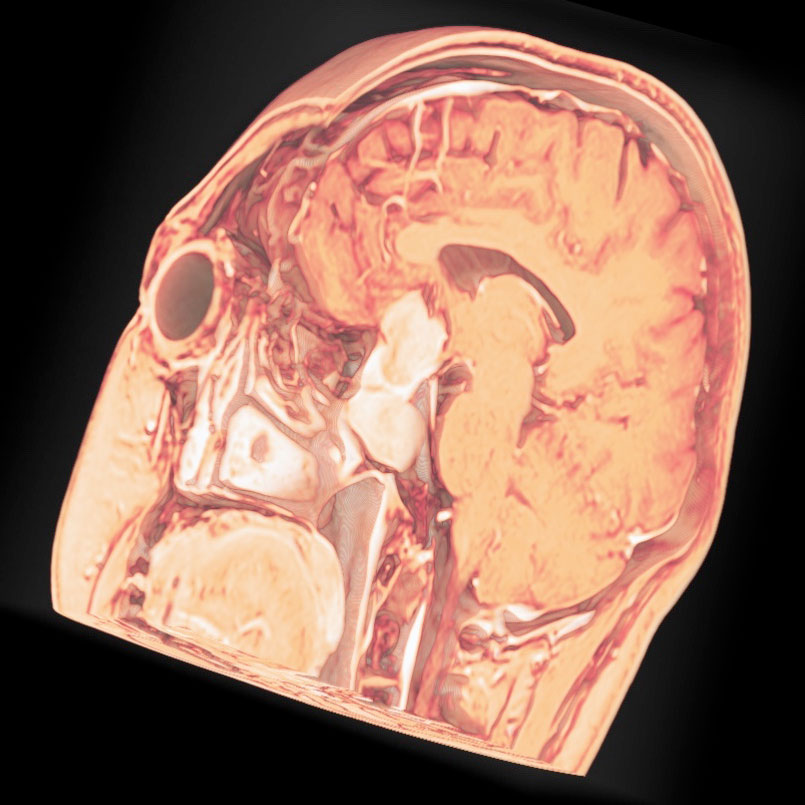
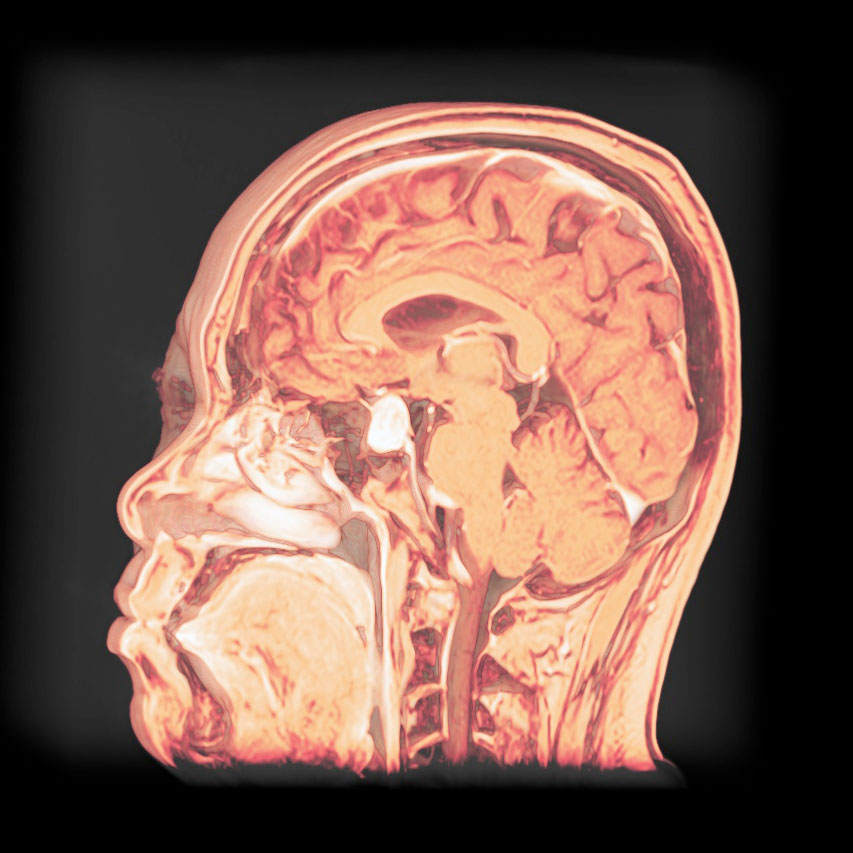
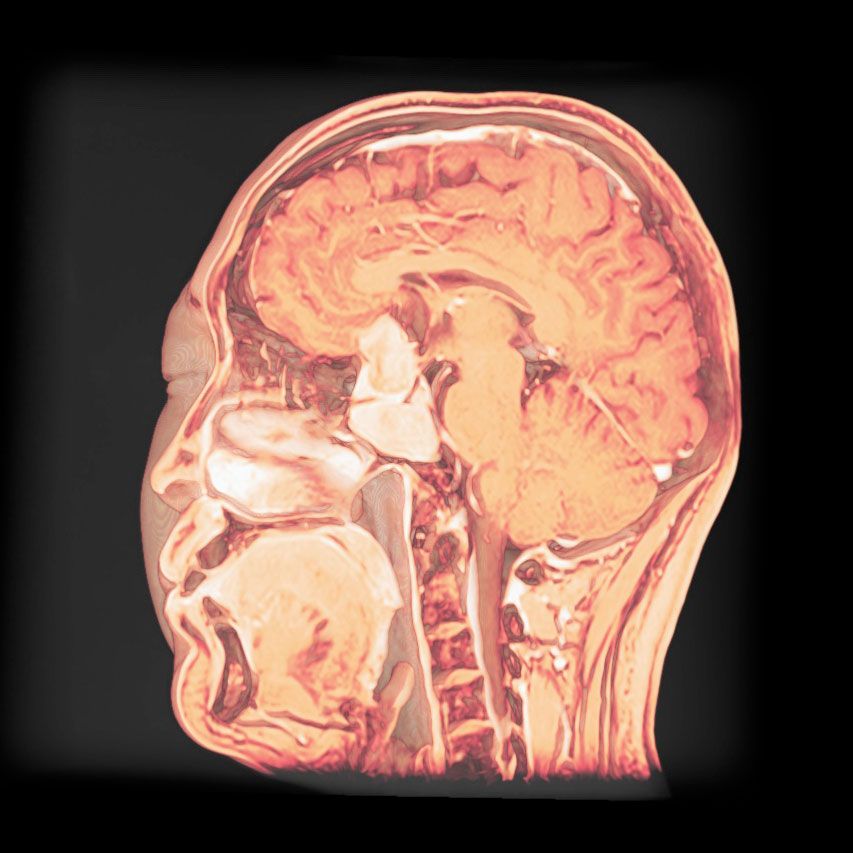
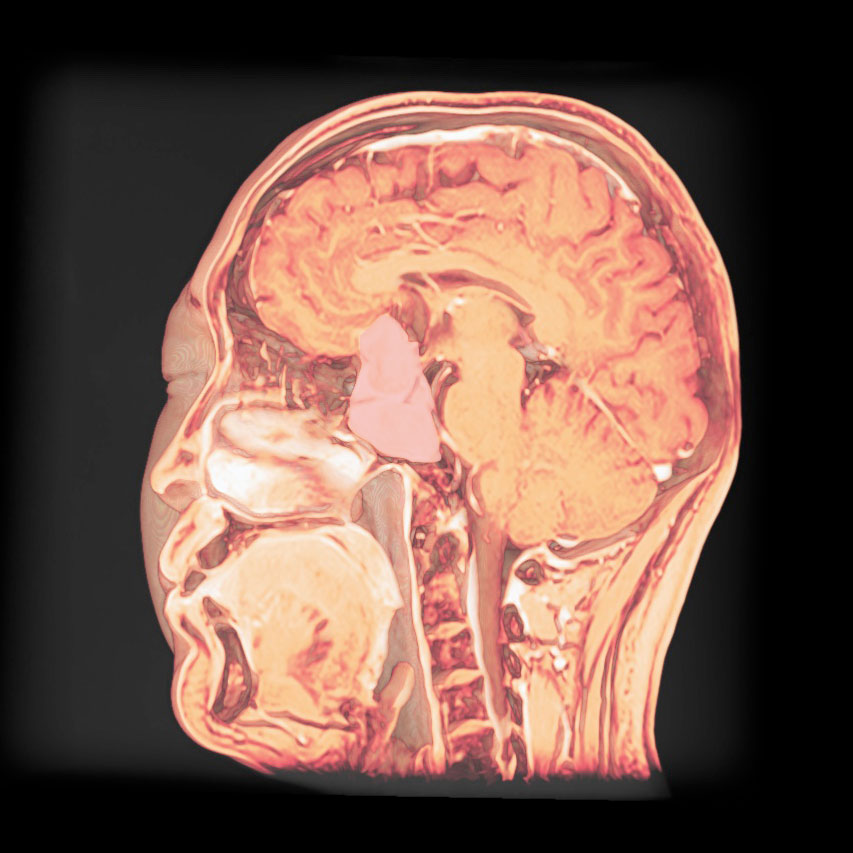
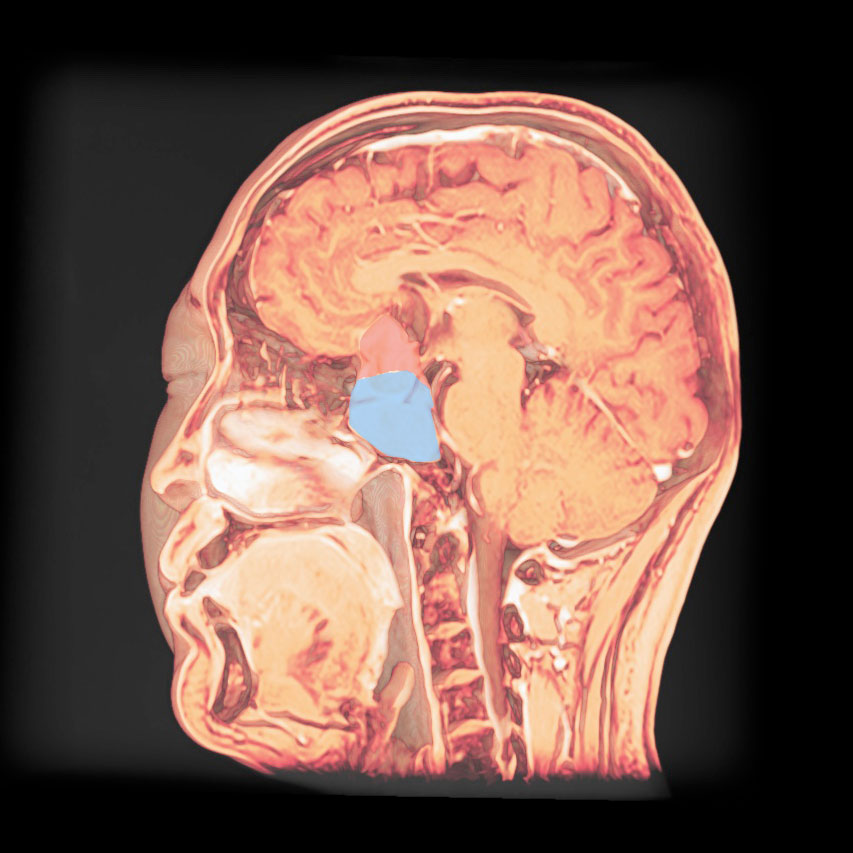
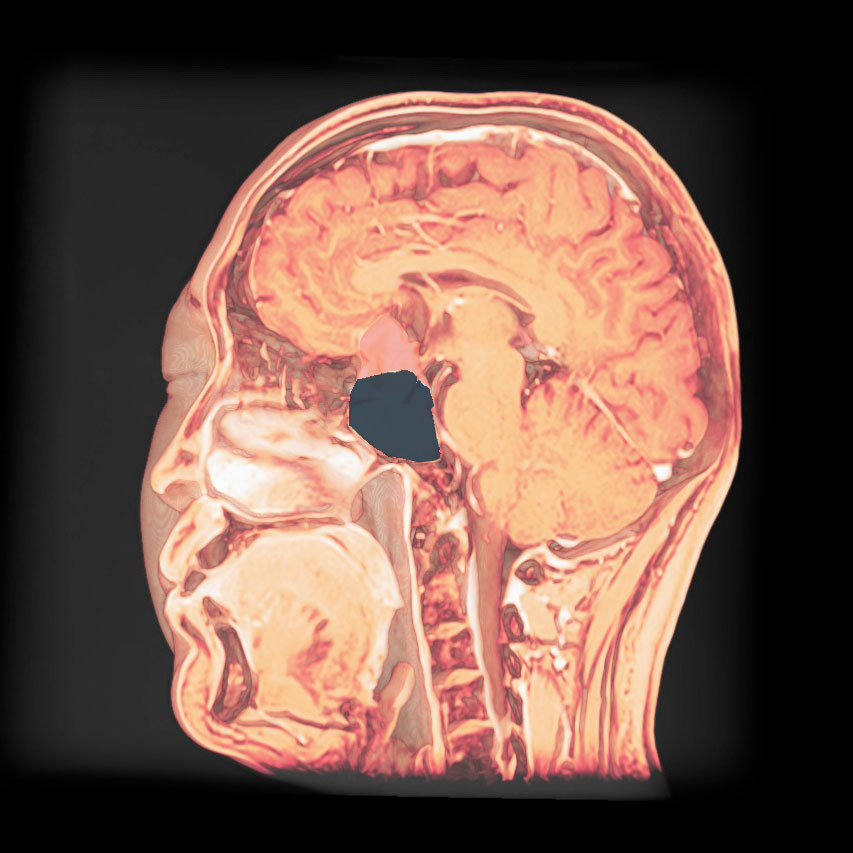
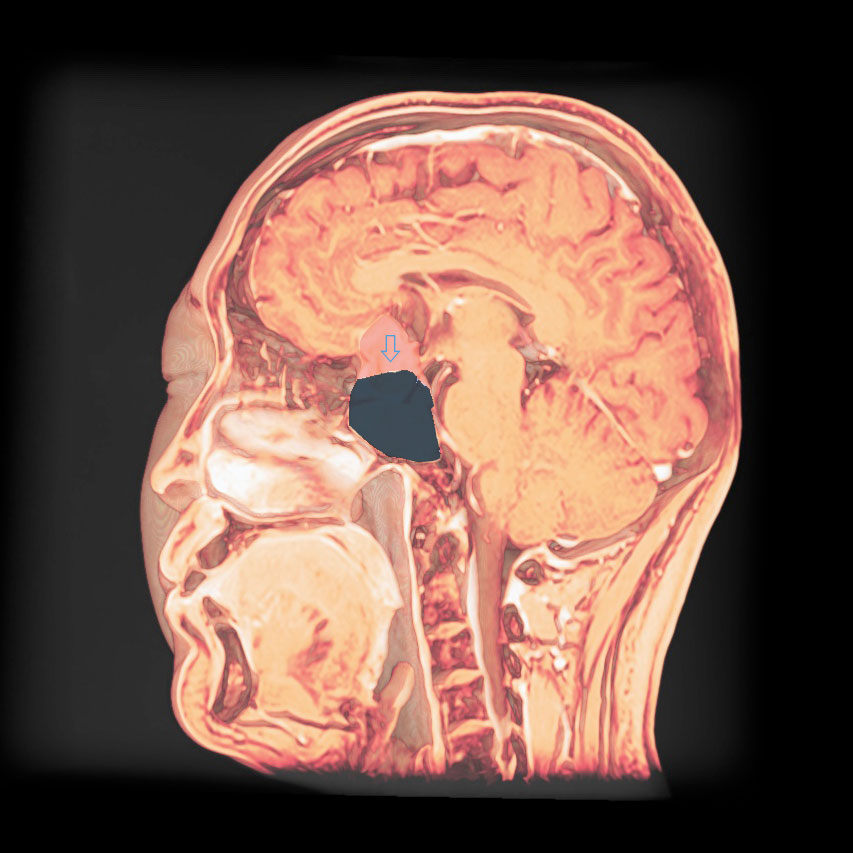
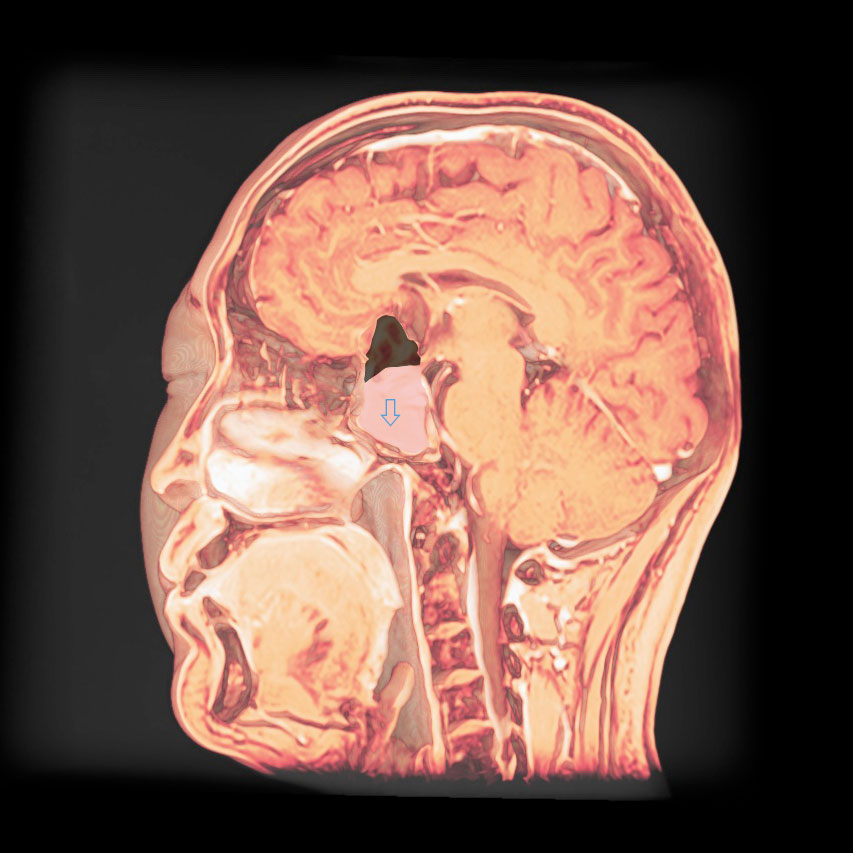
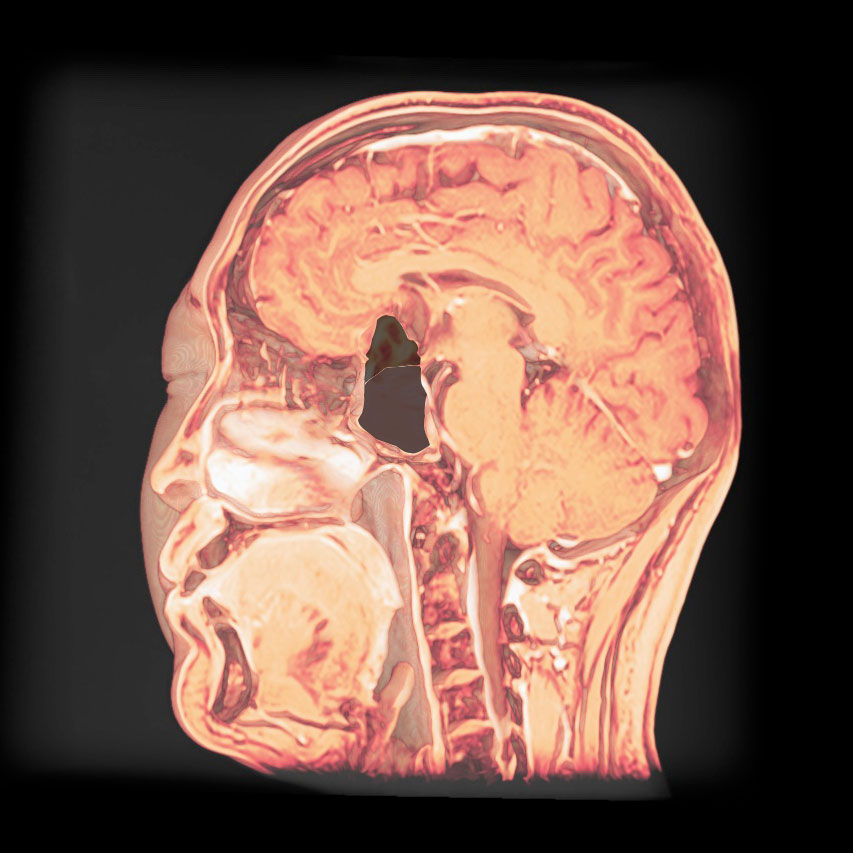
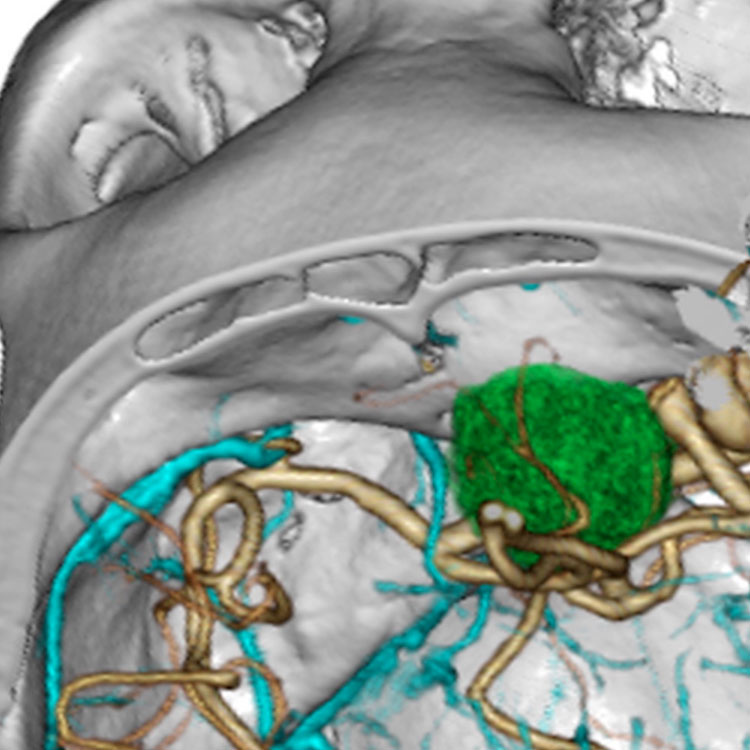
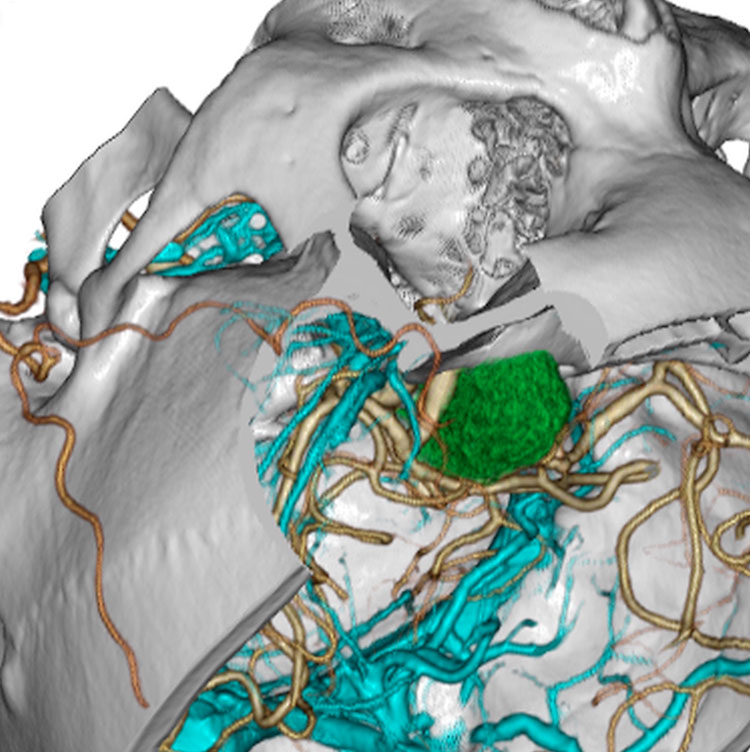
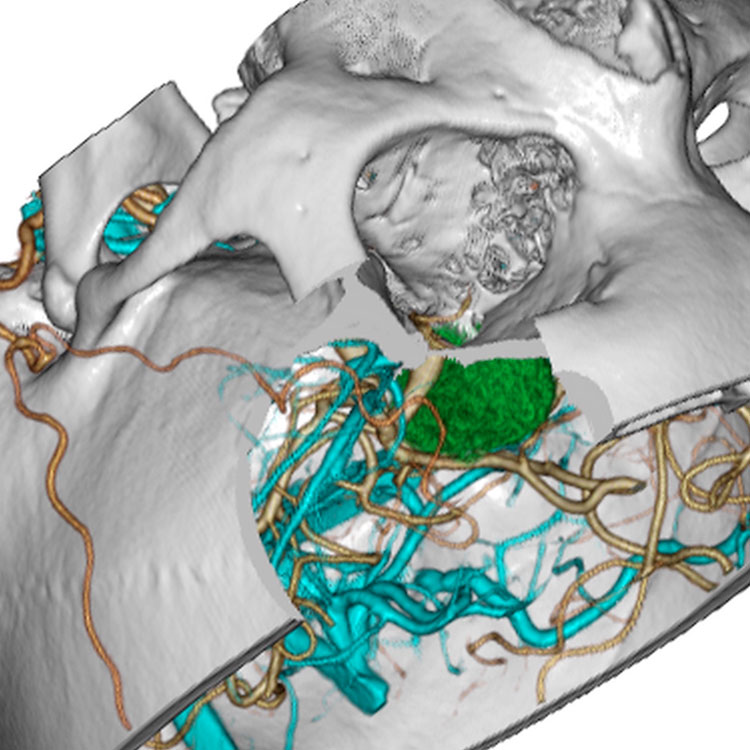
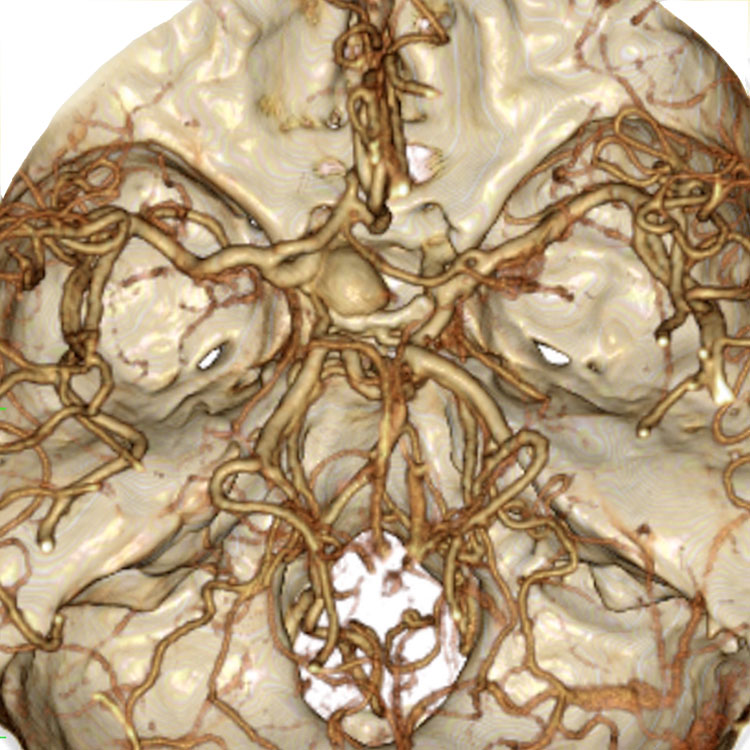
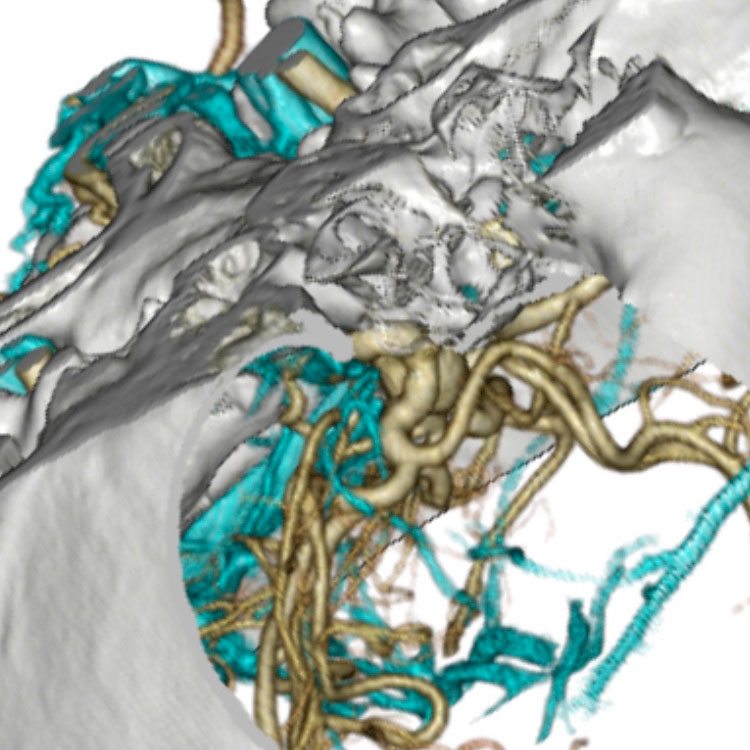
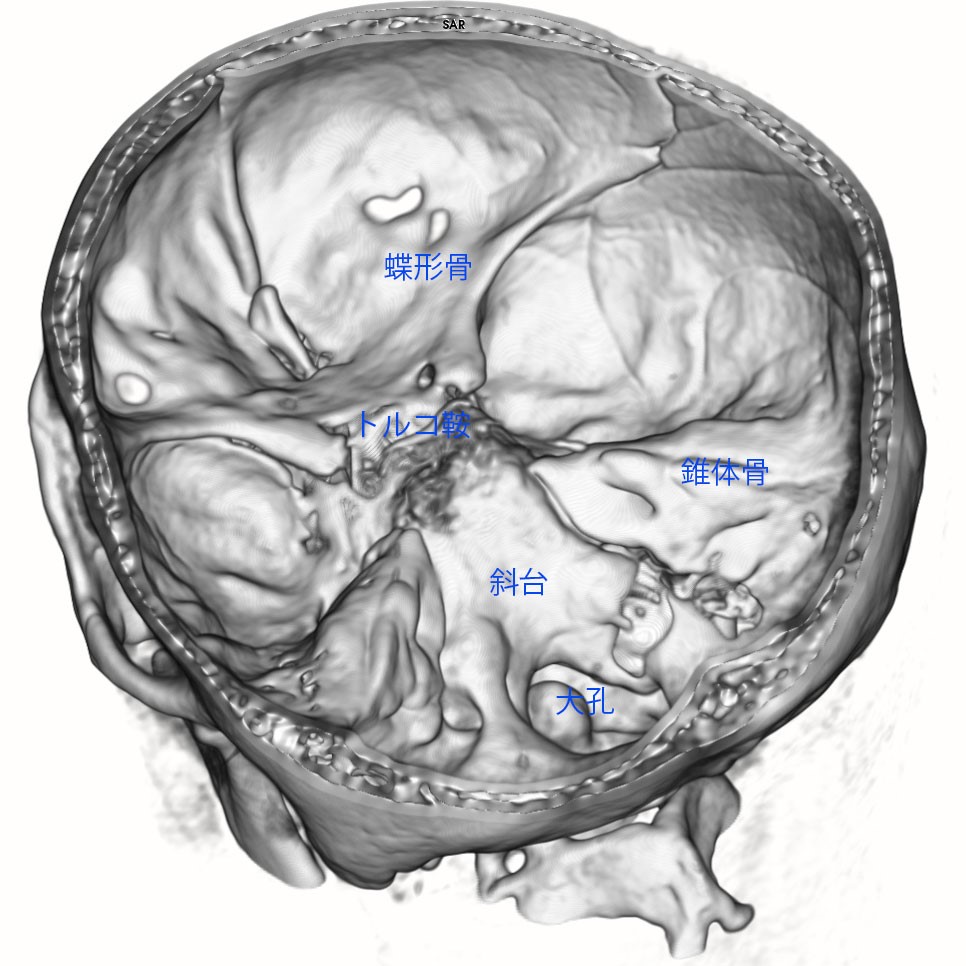
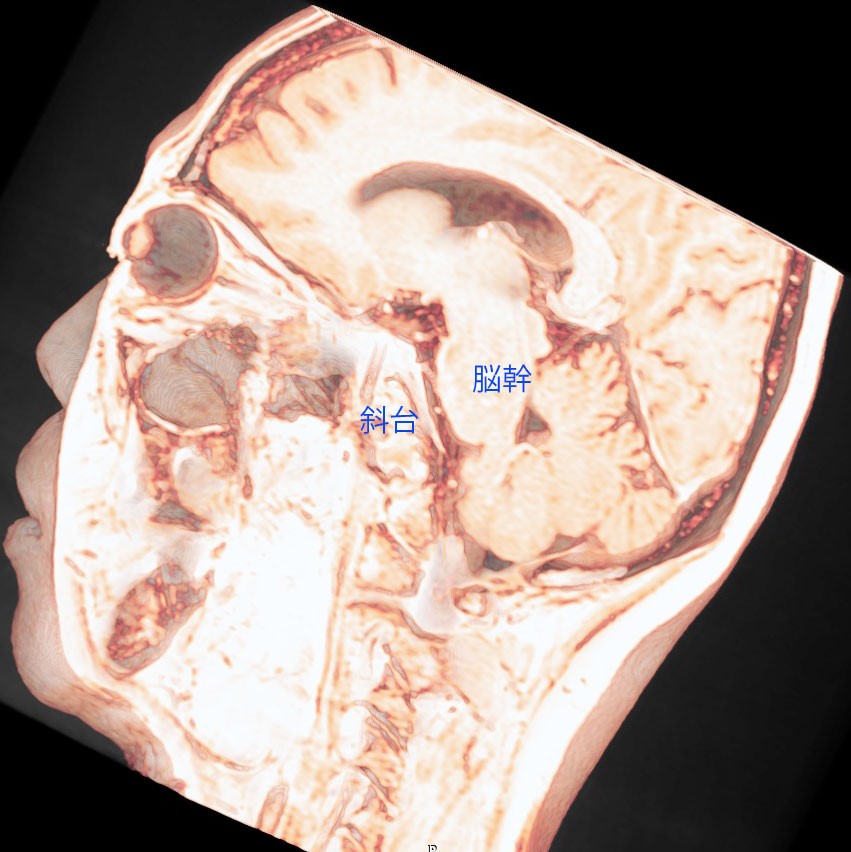
トルコ鞍の両脇を形成する「海綿静脈洞」は脳底部・頭蓋底の血液が還流する静脈の一部であるとともに、内部に大脳の外側2/3を栄養する「内頚動脈」と眼球運動に関わる「III, IV, VI脳神経」が貫通する、複雑な部位です。
「斜台」の上外側縁が「海綿静脈洞」の後壁に相当し、この部位を貫通するのは「VI脳神経(外転神経)」です。 「III, IV脳神経」は「前床突起」と「後床突起」を結ぶ硬膜の襞である「テント切痕」の中程から順次海綿静脈洞内に入ります。
斜台部腫瘍の鑑別診断
斜台近傍には様々な骨原発腫瘍・腫瘍類似疾患が発生しますが代表的なものは、
- Chondrosarcoma(軟骨肉腫)
- Chordoma(脊索腫)
- Fibrous Dysplasia(繊維性骨異形成症)
です。
これらの病変は画像所見が似通っていますが、特に1. Chondrosarcoma(軟骨肉腫)2. Chordoma(脊索腫)は画像所見が酷似しており、画像診断のみでの鑑別は実質的には不可能です。 手術によって採取した組織を顕微鏡で観察し病理組織学的特徴から鑑別する病理診断が不可欠です。
Chondrosarcoma(軟骨肉腫)とChordoma(脊索腫):鑑別の重要性
組織学的には①は4種類、②は3種類の亜型があります。
1. Chondrosarcoma(軟骨肉腫)
1-1. Myxoid(粘液様型)
1-2. Hyaline(硝子様型)
1-3. Mixed myxoid & Hyaline(粘液様硝子様混在型)
1-4. Mesenchimal(間葉型)
2. Chordoma(脊索腫)
2-1. Conventional(通常型)
2-2. Chondroid(軟骨様型)
2-3. Dedifferentiated(未分化型)
特に1-1と2-2との鑑別は通常の病理診断でも区別が難しく、更に免疫組織学的診断を加味して行われます。
何故、そこまで区別が困難な両者を鑑別するかというと、両者で生命予後が全く異なるからです。
厳密には1. のうち
1-1~3のものはconventional chondrosarcoma(通常型軟骨肉腫)と呼び、生命予後が極めてよいものです。
1-4は未分化型ともよばれ、増殖能、浸潤・転移傾向が高く非常に悪性のものです。いかなる治療にも抵抗性で全く別の疾患と捉えた方が良いでしょう。
以下、chondrosarcoma(軟骨肉腫)をconventional chondrosarcoma(通常型軟骨肉腫)と同義としますと、Chondrosarcoma(軟骨肉腫)は5年局所制御率・10年局所制御率、5年生存率・10年生存率は無治療にてほぼ100%です。
対してChordoma(脊索腫)では5年生存率約50%、10年生存率約35%です。
->Rosenberg, Andrew E et al.
Chondrosarcoma of the base of the skull:
a clinicopathologic study of 200 cases with emphasis on its distinction from chordoma
Am J Surg Pathol 1999 Nov;23(11):1370-1378
軟骨肉腫は「肉腫」の名前がついていますが、「軟骨腫」と比べた場合の「細胞密度・核分裂像の程度」「壊死像・粘液器質の存在」といった組織学的特徴で区別しているに過ぎません。
conventional chondrosarcomaに限ると、増殖・浸潤することはほとんどなく、きわめて良性の経過を辿ります。
組織学的には悪性なのですが、臨床的には良性といえます。
脊索種は後述のように局所再発を繰り返しながら脳神経・脳幹機能を障害し究極的には致命的です。
組織学的には良性なのですが、臨床的には悪性といえます。
Chondrosarcoma(軟骨肉腫)
軟骨組織が腫瘍化したもので、軟骨組織が存在する全身骨のいずれからも発生します。多発性内軟骨腫症(Mafucci症候群、Ollier病)の部分症としてみとめる場合と、孤発性のものがあります。
軟骨肉腫自体非常に稀な疾患で、頭蓋原発は更に稀です。
頭蓋原発の軟骨肉腫に関しては最多のシリーズと思われ、文献考察をまとめた以下の論文を引用します。
->Arthur C G C Korten et al.
Intracranial chondrosarcoma: review or the literature and report of 15 cases
J Neurol Neurosurg Psychiatry 1998;65:88-92
- 発症時平均年齢:37歳
- 男女比=1:1.1
- 発症:複視・動眼神経麻痺(51%) 最多症状
- 発生部位:錐体骨(37%) > 斜台(23%) > 蝶形骨(20%) > 円蓋部(14%) > 硬膜(6%)
- 良性(conventional):悪性(mesenchimal)= 約7:3
Chordoma(脊索腫)
「脊索」とは個体発生の胎生期に「脊椎」の原基として形成され、脊椎が形成されると消失します。
「脊索」自体は個体発生のある時期に重要な役割を果たすのですが、この組織が出生後にも遺残し腫瘍性の増殖を来すようになったものが本疾患です。
上述のように「脊椎」の原基ですので、脊椎に隣接した正中線上に発生します。好発部位は斜台部、軸椎(第2頚椎)前方、仙骨部です。
上述のように、「細胞密度・核分裂像」「壊死像」といった組織学的な悪性所見に乏しく、physaliphorous cell(担空胞細胞)という特徴的な細胞、免疫染色にてvimentinが陽性(chondrosarcomaでは陰性)などで軟骨肉腫と鑑別します。
臨床的には上述のように、斜台部の骨を破壊し浸潤性の発育をします。
初発症状は腫瘍に一番近い第VI脳神経(外転神経)の機能障害であることが多く、腫瘍の進展とともに海綿静脈洞を通過する第III脳神経(動眼神経), 第IV脳神経(滑車神経)障害を合併し、眼球運動が障害されることによる複視がみられるようになります。
海綿静脈洞内には顔面の知覚を司る第V脳神経(三叉神経)が存在しますので、機能障害による顔面の知覚障害がみられるようになります。
腫瘍が斜台下部や両側の錐体骨に進展すると脳幹から錐体骨に向かって分岐する第VII~XII脳神経が次々と障害され、顔面神経麻痺、嚥下障害をみとめるようになります。
斜台後方の硬膜を超えて脳幹に影響がおよぶようになると、脳幹内部の錐体路、内・外側毛帯障害にともなう片麻痺・感覚障害や網様体障害による意識障害に陥り究極的には生命に関わります。
外科的な摘出術を行っても、頭蓋底骨に浸潤していますし、斜台・錐体骨の機能的重要性から根治的摘出に至らないケースがほとんどで、残存病変からの再発・進展を繰り返しつつ、上述のごとく脳神経・脳幹機能を蝕んでゆきます。
最適な治療法とは?
過去においては頭蓋の側方から広範囲の頭蓋底骨削除を行い、硬膜切開を行い頭蓋内経由で十分なワーキングスペースを確保し根治的な摘出を目指していた時代もありました。
しかしながら、頭蓋底手術の侵襲が高い点、本来硬膜外に存在する本病変に対し、摘出操作のために硬膜を切開することは、頭蓋内に対してバリアの役割をはたす硬膜をわざわざ破壊して頭蓋内進展を早めているに過ぎないとの反省から、頭蓋底手術の選択は腫瘍の進展範囲を考慮しつつも限定的なものになっています。
頭蓋底手術に替わり、低侵襲な内視鏡手術が主流となりつつあります。
内視鏡手術は下垂体腫瘍に対して、従来の顕微鏡手術の視野における死角となる病変の観察・摘出を可能にしつつ、治療成績の向上に寄与しました。
斜台は上述のようにトルコ鞍の後下方につながる構造物ですので、下垂体腫瘍に対する手術のトラジェクトリーとほぼ同一の操作が可能です。
鼻腔・副鼻腔という元々存在するワーキングスペースをそのまま利用できるため、頭蓋底手術のようにワーキングスペースの確保のために外側を構成する正常な頭蓋底骨を削除する必要がなく、それにともなう脳神経障害のリスクもなく低侵襲な治療法です。
ただし、頭蓋底手術はダメで内視鏡手術が良いと言うわけではありません。大きく外側に進展した症例では内視鏡の観察限界を超えますので頭蓋底手術がなくなることはありません。
あくまで、患者様の神経機能の温存と低侵襲を第一とし、腫瘍の進展範囲から最もスマートに最大限の摘出が得られる方法を選択することが重要で、手術法は個別の検討が必要です。
そして、いかなる手術法でも残存をゼロにすることはできませんので、残存病変に対する増殖を制御するための後療法を検討する必要があります。
後療法として現時点で確立しているのは放射線治療ですが、そもそもchordomaは放射線感受性はあまり高くありません。線源に関しても通常の放射線治療ではなく、重粒子線治療が現在のところ標準的に最も推奨される治療法ですが、5年局所制御率は60%程度といわれています。
他にガンマナイフ・サイバーナイフといった定位放射線治療も行われており、概ね同程度の局所制御率を報告する論文が多いのですが、疾患自体の稀少性・後療法前の状態が個々の症例で大きく異なりますので、個別の検討が必要でしょう。
最後に強調したいのはchordoma, chondrosarcomaともに稀少疾患であるため、一般の脳神経外科医は対応するための十分な知識がないことが多いのです。
そして、chordomaとchondrosarcomaはその類似性・無理解から過去においては同一の治療法が選択されていたり、そういったシリーズの論文も散見されます。
特に、conventional chondrosarcomaにおいては無治療経過観察でもほぼ10年間無増悪で生存可能なのにも関わらず、5年で半数が死亡するchordomaと同一に扱われ、可及的摘出+重粒子線治療という不必要な放射線治療が行われてしまうことがないように、患者様に知識を持って頂きたいと思う次第です。
Fibrous Dysplasia(繊維性骨異形成症:以下FDと略)
本病変は若年例が多く、腫瘍性病変ではありません。
基礎的な知識として、骨の形成に関する知識が必要です。
骨は鉄筋コンクリートに例えることができます。つまり、繊維成分の器質(鉄筋)にカルシウム(コンクリート)が沈着することで丈夫な骨格を形成します。
FDは比較的稀な疾患で若年者に多く全身のいずれの骨も侵します。FDの場合、上述のような器質とカルシウムのバランスがとれた、正常な骨構造が構築されず、繊維成分が異常に増生し未熟な骨を形成します。
全身の色素沈着・内分泌異常を特徴とするMcCune-Albright症候群に合併する全身性のものと、限局した部位の骨に生じる孤発性のものがあります。
頭蓋骨は前のセクションで詳しく説明しましたように①円蓋部と②頭蓋底部では解剖学的ならびに機能上大きな差異があります。
①の部分に発生した場合、頭蓋が膨らんできて美容上の問題となります。これに対しては異常な骨を削除・掻爬して健常側と左右対称になるように形成します。
②の部分に発生した場合、病変の進展範囲に応じて脳神経の障害が数%程度にみられるといわれ、頭蓋底骨の減圧手術が必要になります。頭蓋底部の減圧手術は周囲に重要な脳神経・血管がありますので、複雑かつ時間を要します。
したがって、美容上 and/or 神経機能上の問題がなければ、治療の対象にはなりません。
一般的に異常な骨の増生は20歳台で停止するといわれていることとあわせて、増生が停止するまでに神経の障害が見られない限りは経過観察を行い、これら症状が出現した場合は神経に対する減圧手術を行います。